
透析とは | 腎臓透析の仕組みと透析療法
透析(人工透析)とは、腎臓の機能が低下したときに、その働きの一部を機械によって代行する治療法です。腎臓は本来、血液をろ過して老廃物や余分な水分を尿として排泄し、体内の環境を整える重要な役割を担っています。しかし慢性的な腎不全などで腎臓が十分に機能しなくなると、体内に老廃物や水分が蓄積して生命に危険が及びます。腎臓透析は、そのような場合に腎臓の「ろ過・排泄機能」を人工的に補い、血液をきれいに保つことで患者の生命を維持します。本記事では、透析の基本的な仕組みや種類、メリット・デメリット、治療前の準備、透析後の生活やサポート体制まで、腎臓透析のすべてを分かりやすく解説します。
本ページではプロモーションが含まれます
当サイトでは商品やサービス(以下、商品等)の掲載にあたり、 ページタイトルに規定された条件に合致することを前提として、当社編集部の責任において商品等を選定しおすすめアイテムとして紹介しています。同一ページ内に掲載される各商品等は、費用や内容量、使いやすさ等、異なる観点から評価しており、ページタイトル上で「ランキング」であることを明示している場合を除き、掲載の順番は各商品間のランク付けや優劣評価を表現するものではありません。 なお当サイトではユーザーのみなさまに無料コンテンツを提供する目的で、Amazonアソシエイト他、複数のアフィリエイト・プログラムに参加し、商品等の紹介を通じた手数料の支払いを受けています。掲載の順番には商品等の提供会社やECサイトにより支払われる報酬も考慮されています。...
透析とは何か?
透析の基本的な仕組み
透析とは、体内に溜まった老廃物や余分な水分を取り除き、体液のバランスを維持するための治療です。具体的には、半透膜という特殊な膜を用いて、血液中の不要物質を体外に排出します。半透膜の片側に患者の血液、もう片側に透析液を流し、濃度勾配(濃度の差)の作用で、血液中の尿素やクレアチニンなどの老廃物や過剰な塩分・水分が透析液側へと移動します。一方で、必要な物質(血液中の成分)は膜を通過しにくいため体内に留まります。こうして腎臓が果たす「血液をきれいにする機能」の一部を機械が肩代わりするのが透析の仕組みです。
透析で用いる透析液には、人間の体液とほぼ等しい電解質濃度に調整された液体が用いられます。これにより、電解質バランスを整えながら老廃物のみを効率的に除去できます。また、透析によってカリウムやリンなど体内で蓄積しがちな成分も排出されるため、これらの値を正常範囲に保つ効果もあります。
腎臓と透析の役割
腎臓は血液をろ過して尿を作り、老廃物や余分な水分を排泄する臓器です。また体内の電解質バランスや血圧の調整など、体内環境の維持に重要な役割を果たします。透析療法は、この腎臓のろ過・排泄機能の部分を人工的に担う治療法です。つまり血液中の不要物と過剰な水分を除去することで、腎臓の働きの一部を補っています。ただしホルモン分泌など腎臓の全ての機能を置き換えられるわけではないため、透析患者には貧血や骨代謝異常への薬物治療が併用されます。
透析療法の種類
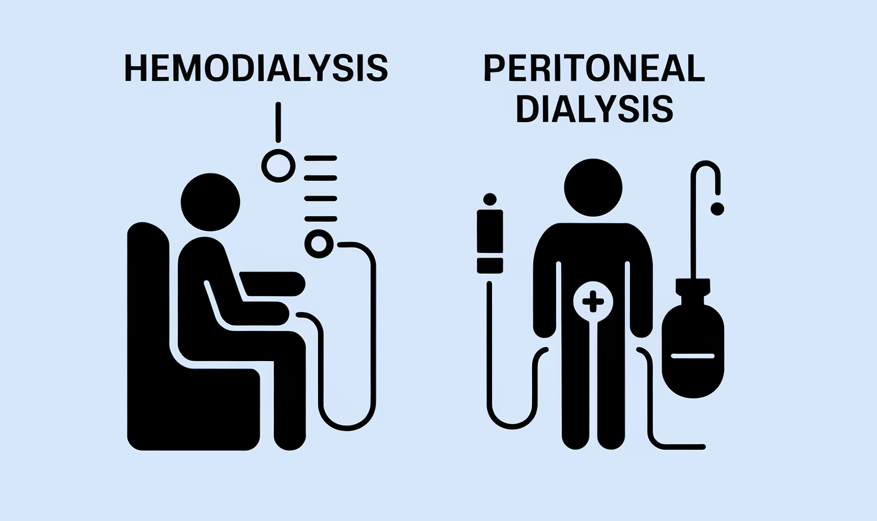
透析療法には大きく分けて血液透析(へモダイアリシス、HD)と腹膜透析(パーitonealダイアリシス、PD)の2種類があります。それぞれ治療の流れや生活への影響が異なるため、患者の状態やライフスタイルに応じて選択されます。以下では、血液透析と腹膜透析の特徴と両者の違いについて説明します。
血液透析の特徴
血液透析は、体外に取り出した血液を透析器(ダイアライザー)でろ過して戻す治療法です。通常、腕の血管に作成したシャント(動脈と静脈をつなげた出入口)に針を刺し、血液を体外循環させます。透析器の半透膜を通じて老廃物や水分が血液から除去され、浄化された血液が体内に戻ります。血液透析は週3回、1回4時間前後のペースで行うのが一般的で、多くは透析クリニックや病院に通院して受けます。
腹膜透析の特徴
腹膜透析は、患者自身の腹膜(お腹の膜)を利用して血液を浄化する方法です。腹部にカテーテルを埋め込み、そこから透析液を腹腔内に注入します。数時間透析液をお腹の中に留置した後、老廃物を含む透析液を体外に排出して新しい液と交換します。この操作を毎日繰り返すことで腎臓の代わりに体内の浄化を行います。通常は1日4〜5回の手動交換(CAPD)を自宅で行い、通院は月に1〜2回程度です。睡眠中に自動装置で交換を行う自動腹膜透析(APD)を利用すれば、日中の負担を減らすこともできます。
各透析方法の比較
それぞれの透析方法にはメリット・デメリットや生活への影響の違いがあります。以下に血液透析(HD)と腹膜透析(PD)の特徴を比較した表を示します。
| 比較項目 | 血液透析 (HD) | 腹膜透析 (PD) |
|---|---|---|
| 治療方法 | 血液を体外に取り出し、透析器でろ過して戻す | 腹腔に透析液を注入し、腹膜を介して浄化 |
| 通院頻度 | 週3回程度(各4時間前後)、通院が必要 | 月1〜2回程度(自宅で毎日透析液交換) |
| 1回の治療時間 | 約4時間(1回で集中的に行う) | 1回あたり30分程度の交換操作(腹腔内留置時間4〜8時間)を1日数回 |
| 生活への影響 | 定期的な通院が必要で、スケジュールに縛られる | 自宅で実施でき、生活リズムに合わせやすい |
| 主なリスク | 血圧低下、筋肉けいれん、シャント感染など | 腹膜炎(腹腔内感染)、カテーテル感染など |
| 残存腎機能 | 透析開始後は徐々に低下しやすい | 残っている腎機能を比較的保ちやすい傾向 |
| 向いている人 | 専門スタッフに任せて確実に治療したい人 | 自己管理に意欲があり、通院負担を減らしたい人 |
上記のように、血液透析は医療スタッフのもと短時間で効率的に行えますが通院負担が大きく、腹膜透析は自己管理が必要な反面生活の自由度が高い傾向があります。日本では現在、血液透析が約97%と主流ですが、腹膜透析(約3%)にも在宅治療の利点から適しているケースがあります。いずれの場合も主治医と相談し、自身の体調や生活環境に合った方法を選択することが重要です。
透析療法のメリットとデメリット
透析のメリット
- 生命維持と長期生存: 末期腎不全でも透析を行えば命をつなぎとめることができます。また、治療技術の進歩により透析を続けながら10年以上生活できる患者も多く、長期生存も期待できます。
- 症状の改善: 透析導入前にみられる尿毒症状(倦怠感、食欲不振、むくみなど)は、透析によって体内環境が整うことで改善し、体調が安定します。その結果、食欲が戻ったり活動意欲が向上するなど生活の質の向上が見込めます。
透析のデメリットとリスク管理
- 治療スケジュールによる拘束: 血液透析は週3回・各4時間の治療が必要で、仕事や家庭生活との両立に時間調整の工夫が求められます。腹膜透析でも毎日の交換作業が欠かせません。このように治療優先の生活となり、旅行や外出にも計画が必要となるため、精神的な負担を感じる場合もあります。
- 食事・水分制限: 腎臓の機能低下により排泄が難しくなったカリウムやリン、塩分、水分の摂取制限が必要です。特に血液透析では透析と透析の間に水分や老廃物が体内に蓄積するため、飲水量は制限内に留め、透析間の体重増加が過度にならないよう管理しなければなりません。制限を守らないとむくみや高血圧、心不全などのリスクが高まります。
- 体への負担と合併症リスク: 透析は体に負担がかかる治療です。血液透析中は急激な体内環境の変化により血圧低下や筋肉けいれん、頭痛などが起こることがあります。また、シャントやカテーテルからの感染症(例:シャント感染、腹膜炎)や血管トラブルなど、透析特有の合併症のリスクもあります。これらに対しては医療スタッフが十分注意して管理を行い、患者自身も清潔保持や体調変化の早期報告に努めることでリスクを下げ、安全に治療を続けられます。
透析患者数の推移
透析患者数は年々増加しており、現在では、約35万人まで増加しています。
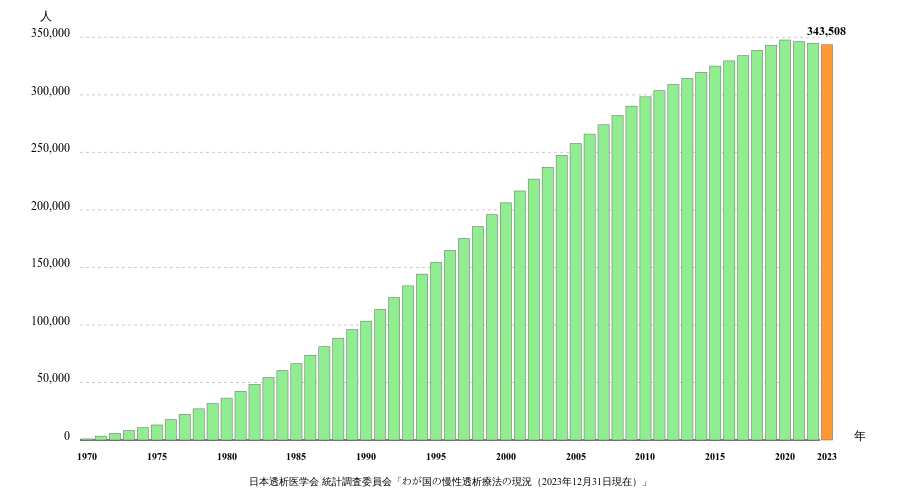
日本透析医学会の最新の統計調査によると、2023年末の慢性透析患者総数は343,508人となっています。
これは前年と比較して3,966人の減少(1.2%減)を示しています。
また、2022年末時点の患者数は347,474人で、2021年末から2,226人減少(0.6%減)しました。
透析患者の男女比
日本透析医学会の最新の統計調査によると、透析患者数の男女比は、男性が66.9%、女性が33.1%というデータでした。
この男女比率の偏りは長年継続しており、近年も同様の傾向が見られています。
透析患者の年齢別傾向
透析患者の全体の平均年齢は 70.09歳となっています。
平均年齢は年々増加傾向で、最も割合が高い年齢層は男性で 70~74 歳,女性で 75~79 歳。
また 65 歳未満の患者数は 2012 年から減少し,70 歳未満の患者数は 2017 年から減少傾向です。
75 歳未満も 2021 年から減少しており,75 歳以上の患者数が増加している状況です。
透析患者の年齢構成を男女別にみると、興味深い違いが現れます。
- 男性:70〜74歳の年齢層が最も多い
- 女性:75〜79歳、次いで80〜84歳の年齢層が多い
ここからもわかる通り、女性は男性より約10歳高い年齢で透析導入する傾向がみられます。
引用:日本透析医学会 統計調査委員会「わが国の慢性透析療法の現況(2023年12月31日現在)」
透析患者の余命について

透析治療は、腎不全で十分に機能しなくなった腎臓の代替として、血液中の老廃物や余分な水分を排除するために行われます。透析を受けることで、多くの人は腎機能が失われたあとも生活を続けることができます。ただし、生存率や平均余命は一般の健康な方に比べると低くなる傾向があり、日々の治療および生活習慣の管理が大きく影響します。ここでは、透析患者の余命に関するさまざまなデータや治療の重要性を解説します。透析を受けている方が前向きに治療と向き合う参考になれば幸いです。
年齢別・疾患別の余命データ
透析患者の余命は年齢や原因疾患によって大きく変動します。年齢が若いほど合併症が少なく、体力があるため、長期間の透析継続が可能な場合が多い一方、高齢になるほど合併症のリスクや体力の低下などから、平均余命は短くなる傾向があります。 以下は、過去の統計に基づき、透析導入後の男性・女性の平均余命と同年代の一般人口の平均余命を比較した一例です。
| 年齢 | 透析患者 平均余命(男性) | 一般人口 平均余命(男性) | 透析患者 平均余命(女性) | 一般人口 平均余命(女性) |
|---|---|---|---|---|
| 30歳 | 27.36年 | 49.23年 | 30.35年 | 55.97年 |
| 35歳 | 23.72年 | 44.43年 | 26.47年 | 51.08年 |
| 40歳 | 20.54年 | 39.67年 | 23.19年 | 46.22年 |
| 45歳 | 17.30年 | 35.01年 | 20.10年 | 41.41年 |
| 50歳 | 14.55年 | 30.47年 | 16.74年 | 36.68年 |
| 55歳 | 12.06年 | 26.12年 | 13.92年 | 32.04年 |
| 60歳 | 9.87年 | 21.98年 | 11.31年 | 27.49年 |
| 65歳 | 7.86年 | 18.02年 | 9.04年 | 23.04年 |
| 70歳 | 6.24年 | 14.35年 | 7.11年 | 18.75年 |
| 75歳 | 4.77年 | 11.09年 | 5.67年 | 14.72年 |
| 80歳 | 3.82年 | 8.26年 | 4.43年 | 11.04年 |
| 85歳 | 2.97年 | 5.95年 | 3.39年 | 7.95年 |
| 90歳 | 2.33年 | 4.26年 | 2.57年 | 5.57年 |
※引用:2003年 (平成15年)男性 透析患者 平均余命(生命表)、表2 2003年 (平成15年)女性 透析患者 平均余命(生命表)より一部抜粋
これは2003年時点のデータに基づく数値です。一般の方に比べると、透析患者の平均余命はやや短いことがうかがえます。とはいえ、医療技術は進歩しており、近年の透析導入患者の余命はさらに向上しているという報告もあります。 また、腎不全の原因となった疾患によっても、生存率には差が出ます。たとえば糖尿病性腎症が原因の場合、心血管系疾患などの合併症を同時に抱えていることが多いため、他の原因疾患(慢性糸球体腎炎など)に比べて余命が短くなる傾向が指摘されています。
関連記事:
透析患者の余命について | 透析をした場合の生存率・治療の重要性
【30代 透析】人工透析 余命 30代 | 不安を理解に変えるための完全ガイド
【40代 透析】人工透析 余命 40代 | 不安を理解に変えるための完全ガイド
【50代 透析】人工透析 余命 50代 | 不安を理解に変えるための完全ガイド
【60代 透析】人工透析 余命 60代 | 不安を理解に変えるための完全ガイド
【70代 透析】人工透析 余命 70代 | 不安を理解に変えるための完全ガイド
【80代 透析】人工透析 余命 80代 | 不安を理解に変えるための完全ガイド
【90代 透析】人工透析 余命 90代 | 不安を理解に変えるための完全ガイド
透析治療前の準備と検査
診断と検査の流れ
末期腎不全に近づき腎機能が極端に低下すると(一般にeGFRが10未満や尿毒症状出現時)、医師は透析療法の開始時期を判断します。透析導入前には血液・尿検査で腎機能や電解質の状態を確認し、心臓や血管の検査も行います。血液透析を行う場合は前もって腕に動静脈シャントという血管の手術を施し、腹膜透析を行う場合はお腹にカテーテルを埋め込む手術を実施します。これらの準備と検査を経て、適切なタイミングで透析治療が開始されます。
治療開始前の心構え
透析療法を始めるにあたっては、不安な点は事前に医療スタッフに確認し、家族とも治療内容や生活への影響を共有しておくことが大切です。透析が始まる前から食事制限や生活リズムの調整を意識し、できる準備を整えておきます。また、透析は体調を守るために必要な治療と前向きに捉え、同じ立場の患者同士の交流や支えも活用しながら、新たな生活に備えます。
透析後の生活とサポート体制
日常生活での注意点
透析患者は自己管理を徹底することが重要です。食事管理では塩分やカリウム・リンの摂取に注意し、医師や管理栄養士の指導に沿った腎臓病食を続けます。水分管理も不可欠で、尿があまり出なくなった場合は飲水量を制限し、透析間の体重増加を適切に抑えます。服薬管理についても、リン吸着剤や貧血治療薬など処方された薬を指示通りに使用します。加えて、シャントやカテーテルの衛生管理を怠らず、感染予防に努めます。体調が許す範囲で適度な運動を取り入れ、筋力維持や体調改善を図ることも推奨されます。これらを守りつつ、定期的な検査・通院を欠かさず受けることで、透析後の生活を安定させることができます。
医療・家族からのサポート体制
透析患者を支えるために、さまざまなサポート体制が整えられています。治療には医師、看護師、臨床工学技士、栄養士、薬剤師、ソーシャルワーカーといった多職種の医療チームが関わり、定期的な健康チェックや生活指導、精神面での相談対応まで包括的に支援します。家族の協力も欠かせない要素であり、通院の付き添いや日常生活でのサポートなど周囲の理解と支援が患者の安心につながります。さらに、日本では公的医療保険や高額療養費制度によって透析費用の自己負担が大幅に軽減され、身体障害者手帳の取得により障害年金や福祉サービスを受けられるなど社会的支援も充実しています。同じ治療を受ける仲間との情報交換や励まし合いも大きな力となります。これらのサポートを積極的に活用し、周囲と協力しながら治療を続けることが、透析と共に生活の質を維持するポイントです。
透析と仕事を両立する上での問題点

透析治療と仕事の両立には、いくつかの課題が伴います。
主な問題点としては、身体的負担、時間的制約、そして職場環境の理解不足の3つが挙げられます。
それぞれの課題について、以下の表にまとめました。
| 課題の種類 | 内容 | 対応のヒント |
|---|---|---|
| 身体的負担 | 血液透析は週3〜4回、1回4〜5時間と長時間。透析後に疲労感や血圧低下を感じることもあり、体力の消耗が大きい。 | 仕事内容の調整、透析後の休憩時間確保などが必要。軽作業や在宅勤務への切り替えも検討。 |
| 時間的制約 | 透析スケジュールが固定されていることが多く、勤務時間との両立が難しい場合がある。 | 早朝・夜間透析の利用やフレックス勤務など、柔軟な働き方の模索が重要。 |
| 職場環境の理解 | 通院のための遅刻・早退、体調の波などに対する周囲の理解が不可欠。理解が得られないと人間関係や業務上のトラブルの原因に。 | 上司や同僚に透析治療の必要性を事前に共有し、信頼関係を築くことが大切。 |
こうした問題に対処するためには、治療スケジュールの工夫や職場との丁寧なコミュニケーションが重要です。
透析施設によっては、早朝・夜間などの時間帯に対応した透析コースを提供しているところもあります。
自分に合った働き方を実現するためにも、選択肢を知り、柔軟に対応していく姿勢が求められます。
関連記事:
人工透析と仕事の両立は可能?仕事を続けながら人工透析を両立!患者さんからのメッセージもご紹介
よくある質問 (FAQ)
透析に関するQ&A
Q: 透析を始めると寿命はどのくらい延びますか?
A: 個人差はありますが、透析療法によって末期腎不全の状態でも長期生存が可能になります。年齢や合併症の有無によって異なりますが、透析導入後に10年以上生活される方も多く、中には30年以上透析を続けているケースもあります。ただし、心臓病など他の要因が寿命に影響するため、定期的な検査と予防が重要です。
Q: 透析中の痛みや苦痛はありますか?
A: 血液透析では針を刺す際にチクッとした痛みがありますが、透析中に強い痛みを感じることは通常ありません。ただし、後半に血圧低下や筋肉けいれんでだるさやこむら返りを生じる場合があります。腹膜透析は基本的に痛みを伴いませんが、腹膜炎を起こすと腹痛や発熱が生じます。いずれの方法でも、快適に治療を受けられるよう痛みや不調があれば医療者が対処します。
Q: 透析を受けていても旅行や仕事は続けられますか?
A: はい、透析患者でも工夫すれば旅行や仕事を続けることができます。血液透析の方は旅行先で透析を受けられるよう臨時透析の手配が可能です。腹膜透析の方も、透析液を事前に送るなどして旅行を実現できます。仕事も、透析日に勤務時間を調整する・在宅勤務を活用するなどして継続している方が多くいます。透析を理由に生活や社会参加を諦める必要はありません。
Q: 腎臓移植と透析はどちらが良いのでしょうか?
A: 腎移植は提供者(ドナー)から腎臓を移植する治療で、成功すれば透析が不要になります。しかし、ドナー待機期間や手術のリスク、拒絶反応に対する一生の薬物治療など考慮すべき点があります。透析は根本的治療ではありませんが、すぐに開始でき確立された療法です。一般的に若く合併症が少ない患者は腎移植を検討する価値がありますが、ドナーが見つかるまでは透析が生命維持に不可欠です。どちらが適しているかは患者の年齢や健康状態によって異なるため、主治医とよく相談して決める必要があります。